全程导医网 徐州就医信息:内分泌科这个名字听起来“高大上”,很多患者都不太清楚这个科到底是看什么病的。那么,究竟哪些疾病需要到内分泌科就诊呢?
据了解,内分泌科主要诊治的疾病分为两大类:内分泌疾病与代谢疾病。这些疾病临床表现复杂多变,常常波及多个系统及器官。临床上的许多“疑难杂症”其实就是内分泌代谢性疾病。
近日,记者采访了徐医附内分泌科专家赵猛、应长江,他们指出,有两类病人常常跑错科室,一部分是难治性高血压病人,一部分是多囊卵巢综合征的患者,他们其实更适合去内分泌科看看。

A、有类高血压得去内分泌科看看
近年来,我国高血压患者一直呈上升趋势,赵猛指出:“全国高血压的发病率高达37.2%,达标比例仅仅只有5.7%。目前其诊断标准也将从140/90mmHg降低为130/80mmHg,根据这个标准,高血压发病率还将进一步上升。”
说到高血压,人们通常是去心内科寻医问诊。记者近日从徐医附院内分泌科了解到,有一部分难治性高血压病人,需去内分泌科找找病因。
难!高血压20多年降不下来
来自安徽萧县50岁左右纵老师有一个大烦恼,三十多岁时发现自己是高血压,之后一直口服降血压药,也去很多医院就过诊,但是自己的血压就是难于控制。
令人担忧的是,林老师有时血压会突然飙升至200/120mmHg以上,情绪容易激动,常常和别人吵架,身材也比较瘦小。而且,这种血压突然升高的情况呈阵发性。
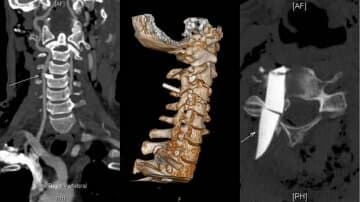
多方打听后林老师来到徐医附院内分泌科找到赵猛副主任医师,经过观察纵老师的情绪、体型以及其他病症,赵猛怀疑林老师的高血压是由内分泌异常引起的,经过肾上腺增强CT等相关检查,果然在肾上腺上发现一个4—6公分的占位,后确诊为嗜铬细胞瘤,经过泌尿外科手术后,林老师的血压终于恢复正常了。这几年的随访,每周三林老师都会来赵猛主任的门诊复诊,赵猛发现,林老师不仅血压稳定、变胖了一些,情绪也比以前稳定多了。
据徐医附院内分泌科副主任医师赵猛介绍,“高血压分为原发性和继发性两大类:原发性高血压是没有其他原因或找不到病因导致的血压高,占高血压的绝大多数,老百姓平常所说的高血压多数属此类。而继发性高血压是因为先有其他病,血压升高仅是这些疾病的临床表现。与原发性高血压治疗不同,继发性高血压首先得治疗原发疾病,才能有效控制血压,一旦原发病因解除,血压即恢复正常,不需要长期服用降压药。
据了解,继发性高血压常见的病因是肾性高血压和内分泌性高血压,例如垂体生长激素腺瘤可引起肢端肥大症和高血压;垂体促肾上腺皮质激素腺瘤可引起皮质醇增多症和高血压;肾上腺增生或肿瘤(醛固酮瘤、肾上腺肿瘤)可引起高斑压和低血钾;嗜铬细胞瘤可引起阵发性高血压;部分甲状腺疾病(甲亢或甲减)可伴发高血压;某些遗传性疾病(如家族性醛固酮增多症、Liddle综合征)、先天性肾上腺皮质增生症以及某些药物(如长期服用甘草类咳嗽药和保肝药)也可导致高血压等。
这些病因一旦找到,通过外科手术或加用某种特殊的药物,可以根治或改善高血压以及疾病预后状况。
至少有14种内分泌疾病可以引起高血压,常见的有3种
采访中,记者了解到,目前已经发现至少有14种内分泌疾病可以引起高血压,赵猛向大家介绍了常见的3种类型。
原发性醛固酮增多症是常见的内分泌性高血压之一 。它是由于肾上腺皮质自主分泌过多醛固酮导致水钠潴留、肾素血管紧张素系统受抑制引起,即盐依赖性高血压。
内分泌高血压的治疗,诊断是关键,据赵猛介绍,原发性醛固酮增多症的诊断分为筛查、确认及亚型鉴定阶段。随着血浆醛固酮/肾素活性比值(ARR)筛查指标的引入,原发性醛固酮增多症高血压的诊断率明显升高。
肾上腺静脉采血是原发性醛固酮增多症分型定位的金标准,判断一侧肾上腺优势分泌的敏感度和特异度很高。据了解,徐医附院内分泌科是苏北地区最早开展肾上腺静脉取血技术的科室之一。
第二种是皮质醇增多症,主要以满月脸、多血质、向心性肥胖、紫纹、糖尿病倾向、高血压等为主。其为多种病因造成肾上腺皮质分泌过多糖皮质激素(主要是皮质醇)而产生的一种症候群,诊断一般需通过肾上腺CT及相关皮质醇等激素检查。
第三种是嗜铬细胞瘤,患者常常出现阵发性血压升高,而且一般降压药治疗常无效。这类病人的症状常常比较明显,往往伴随“头痛、心悸、多汗”三大症状,被称为三联征。”
早诊断早治疗是关键
——7类高血压人群可以到内分泌科来看看
内分泌性高血压通常都有激素依赖特征,早诊断早治疗可以减少高血压引起的心、脑、肾、血管损伤等并发症的发病率和病死率。
赵猛建议,高压患者如果出现下列情况,应考虑内分泌性高血压的可能,须尽早到内分泌科进行排查。
1.有高血压家族史。
2.青少年儿童或青年人高血压。
3.伴有性发育或体格发育异常。
4.常规抗高血压药物难以控制血压或血压水平波动大。
5.高血压伴有低血钾。
6.高血压患者影像学检查无意中发现有垂体瘤、肾上腺肿瘤或甲状腺肿大等,需分别对这些腺体的功能进行评估。
7.高血压伴有其他内分泌症状或体征。
B、引领区域多囊卵巢综合征治疗的规范化、个性化
经常见到年轻的女性,被诊断为多囊卵巢综合征而烦恼, 甚至惊慌失措,来向医生“求救”。
多囊卵巢综合征有哪些症状呢?徐医附院内分泌科副主任医师、副教授、医学博士、江苏省医学会内分泌分会青年委员应长江告诉记者,简单说来,首先是月经失调,包括周期大于35天,每年有3个月及以上不排卵;其次是有痤疮,常位于额、双颊、鼻和下颌等部位,因为雄激素水平高,和一般女性相比,具有多毛的特征,比如在上唇、下颌、乳晕周围、下腹正中线等部位出现粗硬的毛发,在体型上,往往容易肥胖。
据应长江博士介绍,多囊卵巢综合征不仅严重影响女性朋友的生育,而且会增加子宫内膜癌发病率,相关的代谢失调包括高雄激素血症、胰岛素抵抗、糖代谢异常、脂代谢异常、心血管疾病危险也增加。据了解,多囊卵巢综合征临床上以雄激素过高、持续无排卵、卵巢多囊改变为特征,常伴有胰岛素抵抗和肥胖。每周四门诊过程中应长江发现,其发病原因和患者的生活方式有关,如久坐、爱吃甜食,也和遗传因素和环境因素相互作用有关。对于怀疑自己是不是多囊的女性朋友来说,怎么自测呢?应长江建议,如果月经不准时、稀疏,可以在自己的排卵期清晨测量体温,看看有没有下降,还有长期不怀孕的人,都可以来内分泌科看看。
徐医附院内分泌科将特设一日病房
——多学科联合对患者进行全面评估,针对性治疗
一些多囊卵巢综合征的患者常常感到迷茫,不管在中医科还是妇科,都可以看这个病,患者对药怎么吃,需要治疗什么不清晰。
多囊卵巢综合征不孕的患者在就诊过程中太过心急,盲目相信中药调理,随意应用促排卵治疗。肥胖的多囊卵巢综合征妇女,一定要到专业医院进行全面的评估后,进行针对性治疗。
针对治疗药物的使用方案混乱,不同患者的需求,徐医附内分泌科开展了囊卵巢综合征的规范化、个性化治疗。
据了解,应长江博士两年前去上海进修时,接触到国外规范化的多囊卵巢综合征的治疗方法,从那时起,他就开始着手研究、开展相关的诊断和治疗。
为了尽早帮助患者明确诊断以及排除其他疾病,尤其是年轻女性不方便请假的特点,徐医附内分泌科将特开设一日病房,不仅可以为患者节省检查费用,而且不耽误工作。
患者可以在1—2天内完成相关检查,明确病因,在出院3天内在取到报告。
“检查的项目包括肝功能、肾功能、血脂、电解质,小剂量地塞米松抑制实验,甲状腺功能、糖化血红蛋白、CRPOGTT法,性激素5项,彩超,骨密度等。”应长江说,这些项目可以尽早帮助患者明确诊断以及排除其他疾病。
需要注意的是,患者首先要进行预约,选择好住院的时间,以月经2—5天或者停经45天以上为最佳。并且入院前一天晚上8点偶不进食任何食物,但可以喝白开水。入院后,早上7点半空腹抽血,然后完成其他检查,下午4点再次抽血,晚上口服地塞米松,第二天早上8点抽血结束后就可以办理出院了。
检查结果出来以后,徐医附院内分泌科会根据患者的年龄、病情、需求选择人性化、个性化的治疗方案。
针对青春期女孩,或暂时无生育要求的女性,月经不调可先以调节月经、减轻症状为主,内分泌科医生可以联合中医科的专家团队对患者会诊,对于不按时来月经者,周期性孕激素撤退,在医生的诊断下通过药物治疗。
针对生育期不孕的女性,则以促进生育为主,内分泌科医生会联合妇科,对患者进行催排卵的治疗。
此外,对于病情较轻的患者,建议他们进行预防治疗,加强锻炼,积极预防肥胖、改善胰岛素抵抗和代谢异常、保护子宫内膜、预防围产期并发症和胎源性疾病、积极预防糖尿病、高血压、心脑血管疾病,预防内膜癌。
具体的调整方法如下:
1. 坚持长期限制热量摄入,减少油腻、甜食。蔬菜不限。水果适量每天3-4两、控制主食。 足够蛋白质如鸡蛋瘦肉(1g-2g/体重公斤)。
2.适量耗能规律的体格锻炼(30分/天,每周至少5次,减重最有效。
3.减少精神应激、戒烟、少酒、少咖啡因也很重要。
4.减低压力,规律睡眠,调整心情有助于改善病情。
5.社会、家庭应给予患者鼓励和支持。
6.有生育要求的患者,在调整生活方式、减肥的同时可以试孕,如果3-6个月试孕不成功或症状未减轻,则应在医院专科医生的指导下进行治疗。
徐州导医热线:0516-85707122