全程导医网 徐州就医信息:动静脉内瘘是尿毒症患者进行血液透析的重要血管通路,良好的血流量是确保透析效果的关键,因此,动静脉内瘘被誉为血液透析患者的“生命线”。尿毒症患者通常每周需要进行2-3次血液透析治疗,反复穿刺以及低血压、内膜增生、血栓形成等因素,可能导致动静脉内瘘出现狭窄、闭塞等并发症,进而引发透析血流量下降、透析管路抽动、静脉回流压力升高等问题,严重时甚至无法进行透析。
目前,动静脉内瘘球囊扩张术(PTA)已成为解决尿毒症患者内瘘狭窄问题的有效手段,广泛应用于临床。
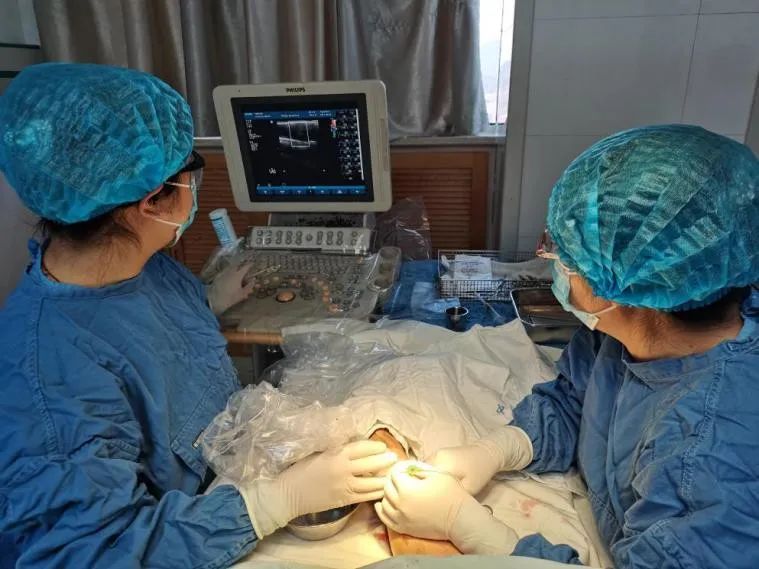
资料图片:肾内科血管通路团队进行动静脉内瘘球囊扩张手术
典型病例
近日,一名62岁的男性血透患者因“维持性血液透析3年,动静脉内瘘闭塞1天”前来我院就诊。肾内科血管通路团队的王惠新主任医师和王蕴若主任医师对患者的动静脉内瘘进行了全面评估,随后决定实施超声引导下的动静脉内瘘球囊扩张术。
手术中,医生通过高压球囊充分扩张狭窄的血管段,并进行溶栓治疗,成功开通了闭塞的动静脉内瘘。术后效果显著,患者透析时的血流量恢复至260ml/min,完全满足血液透析的要求,为后续治疗提供了可靠保障。
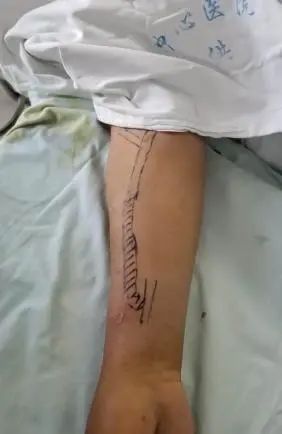
血栓范围:内瘘吻合口至前臂中部 (图示阴影部分)
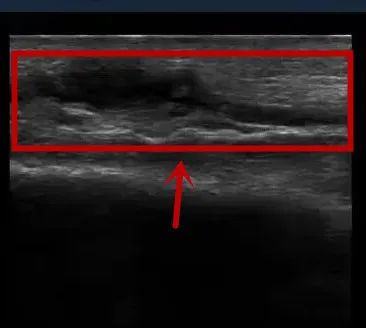
术前,彩超提示内瘘吻合口及头静脉可见血栓
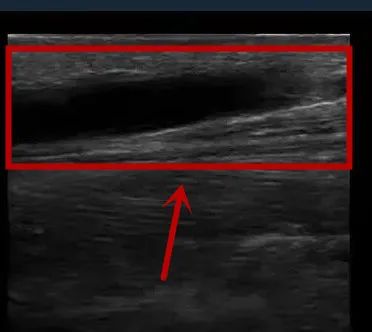
术后,球囊扩张后复测头静脉内径5.0mm
什么是动静脉内瘘球囊扩张术?
动静脉内瘘球囊扩张术(PTA)是一种微创手术,在数字减影血管造影(DSA)或超声引导下,经皮穿刺动静脉内瘘,将球囊导管送入狭窄或闭塞的血管部位,通过高压球囊扩张狭窄段,恢复血管的正常内径。该技术不仅能扩张狭窄病变,还可用于开通闭塞的血管、清除血栓等。
据肾内科王蕴若介绍,球囊扩张术具有创伤小、效果显著、可重复性高等优势,能够快速打通患者的“生命通道”,保护尿毒症患者有限的血管资源,为后续内瘘修复和重建创造条件。
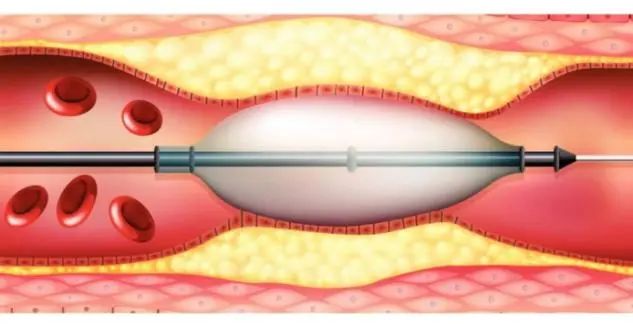
图示:球囊扩张血管狭窄段
动静脉内瘘球囊扩张术的适应症
1.血管狭窄
当动静脉内瘘血管狭窄程度超过50%,并伴有血流量减少、透析效果不佳时;或内瘘存在多处狭窄,影响整体功能时,可在医生评估后进行球囊扩张术。
2.内瘘功能异常
当内瘘血管狭窄导致透析时血流量不足、静脉压力升高,或穿刺时回血困难、血管搏动异常时,可考虑球囊扩张术。对于尚未完全机化的血栓,可在溶栓治疗的同时结合球囊扩张术,挤压、破碎血栓,扩张狭窄血管,恢复血流并防止血栓再次形成。
3.内瘘未成熟或修复后狭窄
部分患者因血管条件差或手术技术原因,内瘘无法正常成熟,表现为血管直径细小、管壁僵硬、弹性差等,球囊扩张术可促进内瘘成熟。此外,对于曾进行过内瘘修复或血管重建手术的患者,若再次出现狭窄或闭塞,球囊扩张术也可作为挽救性治疗手段。
在决定是否进行球囊扩张术时,医生会综合考虑患者的病情、身体状况及血管条件,权衡手术风险与收益,确保治疗的安全性和有效性。
徐州市中心医院肾内科:为血透患者搭建生命通路
多年来,徐州市中心医院肾内科始终专注于血管通路技术的创新与发展,常规开展自体动静脉内瘘手术、临时及半永久血液透析导管置入与拔除术、DSA下动静脉内瘘狭窄及继发中心静脉狭窄球囊扩张术、DSA下更换半永久透析导管术等技术。科室在区域内率先开展多项先进技术,如内瘘切除重建术、微创下血管转位内瘘手术、内瘘切开取栓术、动脉瘤切除与重塑术、自体血管移植手术、人工血管内瘘术、超声介入手术等,展现了强大的技术实力。
目前,科室在内瘘失功修复手术中实现了100%的微创率,累计完成动静脉内瘘手术(包括建立与修复)12000余例,彩超引导PTA术1000余例,深静脉半永久导管置入术1000余例,动脉瘤切除或重塑术300余例,转位内瘘术100余例,人工血管内瘘100余例,自体移植血管内瘘30余例。科室技术水平稳居省内前三,在国内也处于领先地位,为血透患者的动静脉内瘘提供了安全、高效的技术保障。
为更好地服务区域透析患者,肾内科还开设了血管通路专病门诊,由经验丰富的血管通路团队成员轮流坐诊,为患者提供个性化、专业化的诊疗方案,全力守护透析患者的“生命线”。
专病门诊时间:周一至周五 专病门诊地点:本部1号楼9楼血液透析中心 (徐州市中心医院 王涵)
徐州导医热线:0516——85707122